Vitiligo (Weißfleckenkrankheit)
SYMPTOME; DIAGNOSE UND BEHANDLUNGSOPTIONEN BEI NICHT SEGMENTALER VITILIGO

WAS IST VITILIGO?
Vitiligo ist eine Hauterkrankung, bei der die pigmentbildenden Zellen, die Melanozyten, zerstört werden. Die natürliche Hautfarbe wird durch scharf begrenzte weiße, je nach Hauttyp auch blassrosa Flecken ersetzt. Das Ausmaß und der Verlauf der Depigmentierung können von Patient zu Patient sehr unterschiedlich sein. Vitiligo wird als chronische, d. h. lang andauernde, schwer heilbare Erkrankung eingestuft. Die Ursachen für das Absterben der farbgebenden Zellen sind noch nicht vollständig geklärt. Als wahrscheinlich gilt eine Kombination aus Veranlagung, Umweltfaktoren und verminderter Widerstandskraft der Melanozyten. Die häufigste Form der Vitiligo, die nichtsegmentale Vitiligo, wird als Autoimmunerkrankung angesehen. Dabei richten sich Zellen des Immunsystems irrtümlich gegen die Melanozyten und zerstören diese.
EIN PAAR ZAHLEN…
Vitiligo betrifft 0,5 bis 1 Prozent aller Menschen weltweit. Mit 85 Prozent ist die nichtsegmentale Vitiligo die häufigste Erscheinungsform. 15 bis 20 Prozent der Betroffenen mit einer nichtsegmentalen Vitiligo haben Verwandte, die auch an einer Vitiligo erkrankt sind.
AUTOIMMUNE ENTZÜNDUNGSREAKTION BEI DER NICHTSEGMENTALEN VITILIGO (NSV)
Bei der NSV wird die Autoimmunreaktion durch eine Kombination aus genetischer Veranlagung und einem Hautreiz, z. B. einer Verletzung, ausgelöst. Beide Faktoren treffen auf die bei Vitiligo-Patienten wenig widerstandsfähigen Melanozyten und führen zum so genannten Melanozytenstress. Die Folge: Die Melanozyten werden zerstört und ihre Zellbestandteile vom Immunsystem als Fremdkörper angesehen. Das Immunsystem wird alarmiert und setzt einen autoimmunen Entzündungsprozess in Gang.
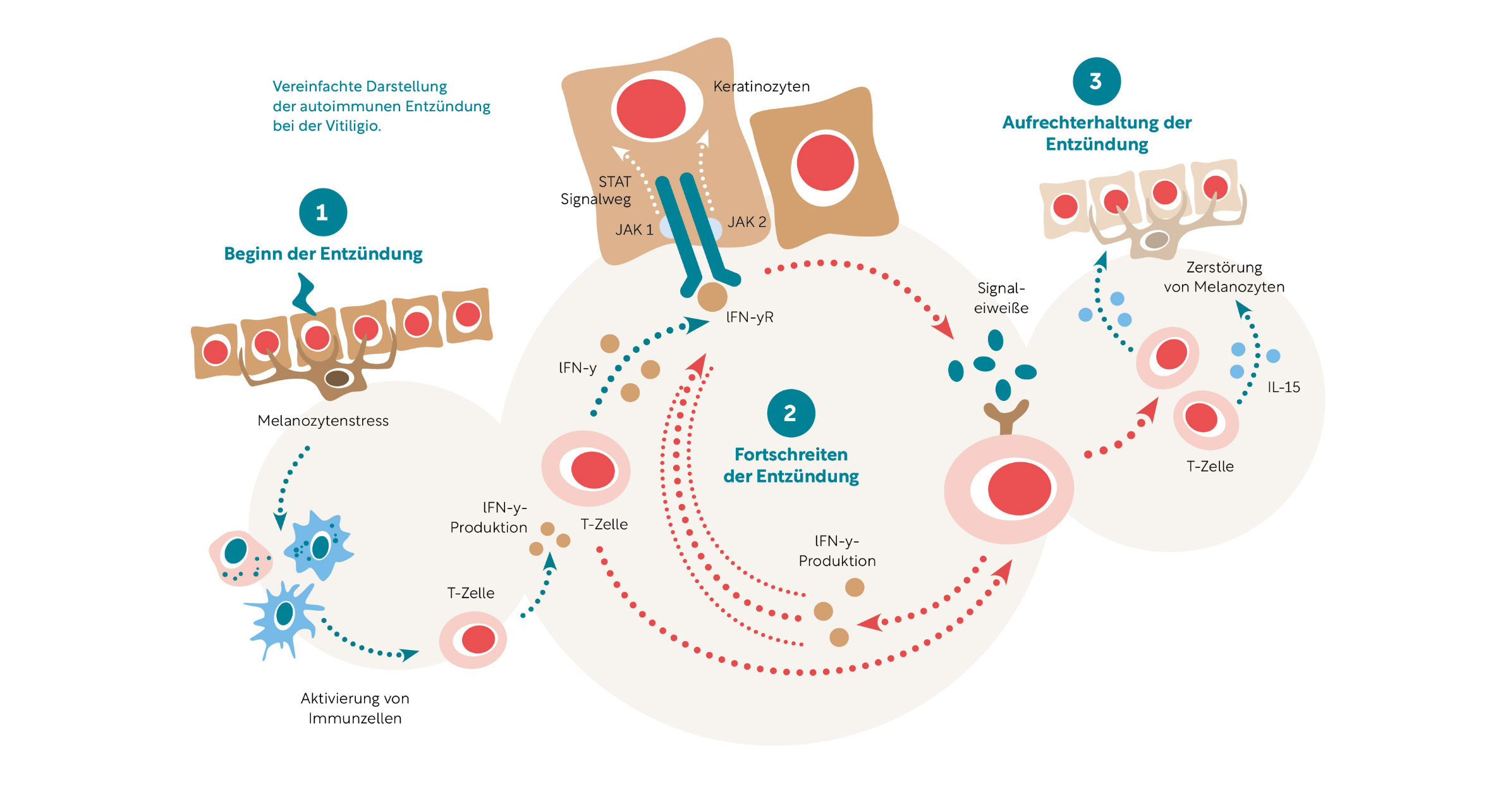
- Beginn der Entzündung
Durch den Melanozytenstress wird das Immunsystem alarmiert und aktiviert T-Zellen, die spezifisch auf Melanozyten geprägt sind. Die T-Zellen setzen den Entzündungsbotenstoff Interferon-gamma (IFN-γ) frei. - Fortschreiten der Entzündung
Interferon-gamma (IFN-γ) bindet nach dem Schlüssel-Schloss-Prinzip an seinen Rezeptor (IFN-γR) in den Keratinozyten, den Hautzellen der Oberhaut. Die Bindung aktiviert den sogenannten JAK-STAT-Signalweg. Auf diesem Kommunikationsweg werden die Januskinase-Enzyme JAK 1 und JAK 2 stimuliert und lösen die Produktion von Signaleiweißen aus. Diese locken immer mehr T-Zellen in die Haut. Ein Teufelskreis beginnt: T-Zellen produzieren IFN-γ, der Botenstoff löst über den JAK-STAT-Signalweg die Signaleiweiße aus, die wiederum neue T-Zellen anlocken. Die Depigmentierung schreitet voran. - Fortdauer der Entzündung
In der depigmentierten Haut siedeln sich T-Gedächtniszellen an, die durch einen weiteren Entzündungsbotenstoff, das Interleukin 15 (IL-15), stimuliert werden. Dadurch wird das Entzündungsgeschehen aufrechterhalten und verhindert, dass neue Melanozyten in das Hautareal einwandern können.
WELCHE SYMPTOME TRETEN BEI EINER VITILIGO AUF?
Die Vitiligo ist durch scharf begrenzte weiße Flecken an jenen Haustellen gekennzeichnet, an denen das Hautpigment Melanin fehlt. Die Erkrankung wird deshalb auch „Weißfleckenkrankheit“ genannt und tritt in vier verschiedenen Erscheinungsformen auf:
- Nichtsegmentale Vitiligo (NSV): Die mit 85 Prozent häufigste Form der Vitiligo. Bei der nichtsegmentalen Vitiligo breiten sich die Flecken spiegelgleich (symmetrisch) auf beiden Körperseiten gleichermaßen aus und betreffen das Gesicht, den Hals, Arme und Beine sowie die Umgebung der Körperöffnungen.
- Segmentale Vitiligo (SV). Von der SV sind etwa 5 bis 16 Prozent aller Vitiligo-Patienten betroffen. Die segmentale Vitiligo breitet sich ausschließlich auf einer Körperseite aus.
- Gemischte Vitiligo und Sonderformen treten selten auf und stellen eine Kombination aus NSV und SV dar oder betreffen ausschließlich einzelne Areale wie z. B. stark behaarte Hautbereiche.
Vitiligo ist eine ernstzunehmende Entzündungserkrankung der Haut und keine auschließlich kosmetische Störung. Das Erscheinungsbild kann zu psychischen Belastungen führen, z. B. wenn sich Patienten ausgegrenzt fühlen. Bei der nichtsegmentalen Vitiligo besteht zudem ein Zusammenhang mit anderen Autoimmunerkrankungen. So haben NSV-Patienten ein erhöhtes Risiko, an der autoimmunen Schilddrüsenerkrankung Hashimoto-Thyreoiditis zu erkranken. Dabei handelt es sich um eine Stoffwechselerkrankung, die unbehandelt zu schweren gesundheitlichen Schäden führen kann. Auch das Risiko für einen autoimmun bedingten kreisrunden Haarausfall (Alopecia areata) ist bei nichtsegmentaler Vitiligo erhöht.
WIE WIRD EINE VITILIGO DIAGNOSTIZIERT?
Das charakteristische Aussehen der Vitiligo ermöglicht in den meisten Fällen eine Diagnose mit bloßem Auge. Bei hellen Hauttypen kann der Einsatz eines UV-Lichts (Wood-Licht) erforderlich sein. Die betroffenen Hautstellen leuchten dann weißlich-gelb. Eine Gewebeprobe der Haut ist zur Diagnose nur in sehr seltenen Fällen nötig. Zum Ausschluss weiterer Autoimmunerkrankungen, z. B. der Schilddrüse, sollten zusätzlich Blutuntersuchungen durchgeführt werden.
Um die Ausdehnung der Vitiligo einzuschätzen und Behandlungserfolge zu messen, stehen verschiedene Messmethoden zur Verfügung:
BODY SURFACE AREA (BSA)
Mit dem BSA-Wert wird die Ausdehnung der Vitiligo in Prozent der Körperfläche ausgedrückt. Eine Handfläche inklusive der Finger entspricht z. B. einem Prozent der Körperfläche. Weniger als 10 Prozent der Körperfläche werden als mild eingestuft, 10 bis 30 Prozent gelten als moderat und 30 Prozent der Körperfläche gilt als schwere Ausprägung.
VITILIGO AREA SCORING INDEX (VASI)
Der VASI berechnet die Ausdehnung der Vitiligo an sechs verschiedenen Körperbereichen. Basis ist die Handfläche inklusive der Finger, die ungefähr einem Prozent der gesamten Körperoberfläche entspricht (s. o. BSA). Der Prozentsatz der Vitiligo-Beteiligung an Gesicht und Hals, Armen, Beinen, Rumpf und Füßen wird mit dem der Restpigmentierung multipliziert. Aus der Gesamtsumme ergibt sich der Ganzkörper-Score (T-VASI). Mit dem F(facial)-VASI kann das Gesicht separat bewertet werden.
VITILIGO NOTICEABILITY SCALE (VNS)
Bei der VNS – der sogenannten Vitiligo Wahrnehmbarkeitsskala – bewerten Patienten den Fortschritt ihrer Vitiligo-Behandlung auf einer 5-Punkte-Skala (1. auffälliger, 2. genauso auffällig, 3. etwas weniger auffällig, 4. viel weniger auffällig und 5. nicht mehr auffällig).
VITILIGO DISEASE ACTIVITY SCORE (VIDA-SCORE)
Der VIDA-Score bestimmt die Krankheitsaktivität auf einer Skala von -1 (gleichbleibend für mindestens 1 Jahr und spontane Repigmentierung) bis +4 (Krankheit in den letzten 6 Wochen aktiv). Je niedriger der Score, desto stabiler ist die Vitiligo.
VITILIGO EXTENT SCORE (VES)
Der VES basiert auf Mustererkennungen, mit der die Vitiligo an 19 verschiedenen Körperstellen gemessen wird. Der Schweregrad der Vitiligo in den Schablonenbildern reicht von 0 Flecken bis zu einer fast 100-prozentigen Depigmentierung. Der Arzt bewertet jeden Körperbereich getrennt, indem er das Bild auswählt, das dem Erscheinungsbild des Patienten in diesem Körperbereich am ähnlichsten ist. Der Gesamtwert der Vitiligo kann auf Basis der Einzelergebnisse mit Hilfe eines Kalkulators errechnet werden. Der VES bietet mit einer weiteren Mustererkennung auch die Möglichkeit, die Repigmentierungsrate bei einer Behandlung zu erfassen und zu berechnen.
WIE WIRD EINE VITILIGO BEHANDELT?
Die Therapie einer Vitiligo zielt darauf, den chronischen Entzündungsprozess aufzuhalten, die Haut möglichst vollständig zu repigmentieren und Rückfälle zu verhindern. Bisher wurden verschiedene medikamentöse Therapien sowie ergänzend oder allein Lichttherapien eingesetzt. Langzeiteffekte wurden bisher nicht systematisch im Rahmen randomisierter kontrollierter Studien überprüft.
KORTIKOSTEROIDE (KORTISON)
CALCINEURIN-INHIBITOREN
LICHTTHERAPIE (PHOTOTHERAPIE)
LASERTHERAPIE
JAK 1/JAK 2-INHIBITOREN
WO FINDE ICH WEITERE INFORMATIONEN?
Bei Vitiligo-Selbsthilfegruppen und Vereinen können sich Betroffene nicht nur umfassend informieren, sondern sich auch mit anderen Patientinnen und Patienten austauschen: