Merkelzellkarzinom (MCC)
Ursachen, Symptome und Therapieansätze
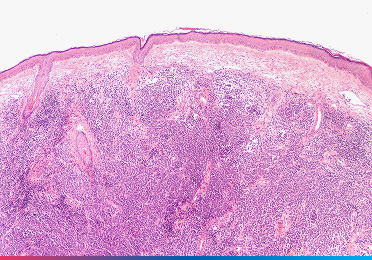
Was ist ein Merkelzellkarzinom?
Das Merkelzellkarzinom (MCC) ist ein seltener, aber sehr aggressiver Hautkrebs. Es handelt sich um einen sogenannten neuroendokrinen Tumor, der Eigenschaften von Nerven- und Hormonzellen aufweist. Das MCC wächst in der Regel sehr schnell und neigt dazu, frühzeitig Metastasen in Lymphknoten und anderen Organen zu bilden.
Obwohl es seltener ist als andere Hautkrebsarten (wie z.B. das maligne Melanom), ist eine rasche Diagnose und Behandlung entscheidend für die Prognose.
Ursachen & Risikofaktoren (das „Duale Modell“)
Die Wissenschaft unterscheidet heute zwei grundlegende Mechanismen, wie ein MCC entsteht. Beide können eine starke Immunreaktion auslösen.
- Merkelzell-Polyomavirus (MCPyV): In etwa 80 % der Fälle (in der nördlichen Hemisphäre) ist dieses Virus der Auslöser. Es ist auf der Haut vieler gesunder Menschen vorhanden, führt aber nur selten durch Integration in das Erbgut zur Krebsentstehung.
- Ultraviolette Strahlung (UV-Strahlung): Bei den virusnegativen Fällen (ca. 20 %) ist eine langjährige, intensive Sonnenbelastung die Hauptursache. Diese Tumoren weisen eine hohe Anzahl an UV-bedingten Mutationen auf.
Risikofaktor Immunsuppression: Ein geschwächtes Immunsystem erhöht das Risiko für ein MCC deutlich. Besonders betroffen sind Menschen nach Organtransplantationen, mit einer humanen Immundefizienz-Virus (HIV)-Infektion bzw. dem erworbenen Immundefektsyndrom (AIDS) oder bestimmten Blutkrebserkrankungen (z. B. der chronischen lymphatischen Leukämie).
Wer ist betroffen?
Das MCC betrifft vorwiegend Menschen im höheren Lebensalter. Das mittlere Alter bei der Diagnose liegt bei ca. 75 Jahren. Männer sind etwas häufiger betroffen als Frauen. Die Inzidenz der Erkrankung hat in den letzten Jahrzehnten weltweit zugenommen.
Europa: Die Inzidenz liegt derzeit bei etwa 0,2 bis 0,3 Neuerkrankungen pro 100.000 Einwohnende pro Jahr.
Symptome: Wie erkennt man ein MCC?
Das MCC tritt bevorzugt an sonnenexponierten Stellen auf, insbesondere im Kopf-Hals-Bereich (ca. 50 %) und an den Armen oder Beinen.
Typische Kennzeichen:
- Rötlicher bis violetter Knoten
- Glatte, glänzende Oberfläche
- Fühlt sich prall-elastisch an
- Wächst sehr schnell (innerhalb von Wochen bis zu wenigen Monaten)
- Ist in der Regel schmerzlos
Die AEIOU-Regel zur Früherkennung: Da das MCC oft harmlos aussieht (ähnlich einer Zyste oder einem Insektenstich), hilft die AEIOU-Regel bei der Einschätzung:
Wie wird das MCC diagnostiziert?
Da das MCC klinisch schwer von anderen Hauttumoren zu unterscheiden ist, bringt erst die feingewebliche Untersuchung (Biopsie) Gewissheit.
- Histologie und Immunhistochemie: Unter dem Mikroskop zeigt das MCC typische Merkmale (“kleinzelliges Karzinom”). Zur sicheren Abgrenzung – etwa von Lungenkrebs-Metastasen – werden spezielle Färbungen eingesetzt (typischerweise Cytokeratin 20 [CK20]-positiv und Thyroid-Transkriptionsfaktor-1 [TTF-1]-negativ).
- Bildgebung: Um zu prüfen, ob der Tumor gestreut hat, wird meist eine Ultraschalluntersuchung der Lymphknoten sowie eine Schnittbildgebung (CT oder PET-CT) des gesamten Körpers durchgeführt.
- Schildwächterlymphknoten (Sentinel Node Biopsie): Da das MCC sehr früh in die Lymphknoten streut (oft ohne, dass diese tastbar vergrößert sind), wird in frühen Stadien der erste filternde Lymphknoten operativ entfernt und mikroskopisch untersucht. Dies ist für die weitere Therapieplanung entscheidend.
Wie wird das MCC diagnostiziert?
Die Behandlung wird idealerweise in einem interdisziplinären Tumorboard festgelegt und richtet sich nach dem Ausbreitungsstadium.
Lokal begrenztes Stadium (Operation und Bestrahlung): Das Ziel ist die vollständige Entfernung des Tumors mit einem Sicherheitsabstand (meist 1–2 cm). Da das MCC sehr strahlensensibel ist, wird nach der Operation häufig eine Bestrahlung des Tumorbetts (adjuvante Radiotherapie) empfohlen, um das Rückfallrisiko zu senken.
Fortgeschrittenes Stadium (Systemtherapie): Wenn der Tumor bereits Metastasen gebildet hat oder nicht operativ bzw. strahlentherapeutisch behandelt werden kann, ist eine systemische Therapie erforderlich.
- Immuntherapie (Standard): Sogenannte Immuncheckpoint-Inhibitoren (programmed-cell-death-protein-1 [PD-1]- oder programmed-cell-death-ligand-1 [PD-L1]-Inhibitoren) aktivieren das körpereigene Immunsystem gegen Tumorzellen. Sie gelten heute als bevorzugte Erstlinientherapie, da sie häufig langanhaltende Therapieerfolge erzielen und im Vergleich zur Chemotherapie besser verträglich sind.
- Chemotherapie: Klassische Chemotherapien wirken beim MCC oft schnell, aber meist nur für kurze Zeit (wenige Monate). Sie werden daher heute vor allem eingesetzt, wenn eine Immuntherapie nicht möglich ist oder nicht mehr wirkt.
Nachsorge und Prognose
Selbsthilfe und Prävention
Die Diagnose Merkelzellkarzinom kann für Betroffene und Angehörige sehr belastend sein. Neben der medizinischen Behandlung ist die psychische Unterstützung ein wesentlicher Baustein der Versorgung. Die aktuellen Leitlinien empfehlen daher, den Bedarf an psychoonkologischer Unterstützung frühzeitig zu prüfen und entsprechende Angebote wahrzunehmen.
Hier finden Sie hilfreiche Anlaufstellen und weiterführende Informationen:
Hautkrebs-Netzwerk Deutschland e.V.
Ein Bundesverband für Selbsthilfe von Patient*innen mit Hautkrebs. Hier finden Sie Austausch mit anderen Betroffenen und spezifische Informationen.
Deutsche Krebshilfe (Blaue Ratgeber):
Bietet umfangreiche Informationsbroschüren und Kontaktadressen für Krebspatient*innen.
Krebsinformationsdienst (DKFZ):
Ein Angebot des Deutschen Krebsforschungszentrums, das Patient*innen und Angehörigen individuelle Fragen zu Krebs beantwortet.
Psychoonkologische Beratung
Viele zertifizierte Hautkrebszentren bieten direkt vor Ort psychoonkologische Gespräche an, um bei der Krankheitsbewältigung zu unterstützen. Fragen Sie Ihren behandelnden Arzt bzw. Ärztin danach.